L’immunoterapia dei tumori rappresenta l’innovazione più significativa nel trattamento del cancro. È proprio alla storia di questa straordinaria rivoluzione che per la prima volta è stata dedicata una mostra “Immunoterapia oncologica: tra visione, realtà e prospettive future”, promossa da Roche in collaborazione con IED – Istituto Europeo di Design e WALCE Onlus e realizzata grazie alla consulenza scientifica di Alberto Mantovani, Immunologo e Direttore scientifico di Humanitas, Docente di Humanitas University, Michele Maio, Oncologo, Professore ordinario di Oncologia Medica presso l’Università degli Studi di Siena, Direttore del Centro di Immuno-Oncologia e del reparto di Immunoterapia Oncologica del Policlinico Santa Maria alle Scotte di Siena e Silvia Novello, Professore Ordinario di Oncologia Medica presso l’Università degli Studi di Torino – Dipartimento di Oncologia, Responsabile SSD Oncologia Polmonare – AOU San Luigi Gonzaga di Orbassano, Presidente di WALCE Onlus.
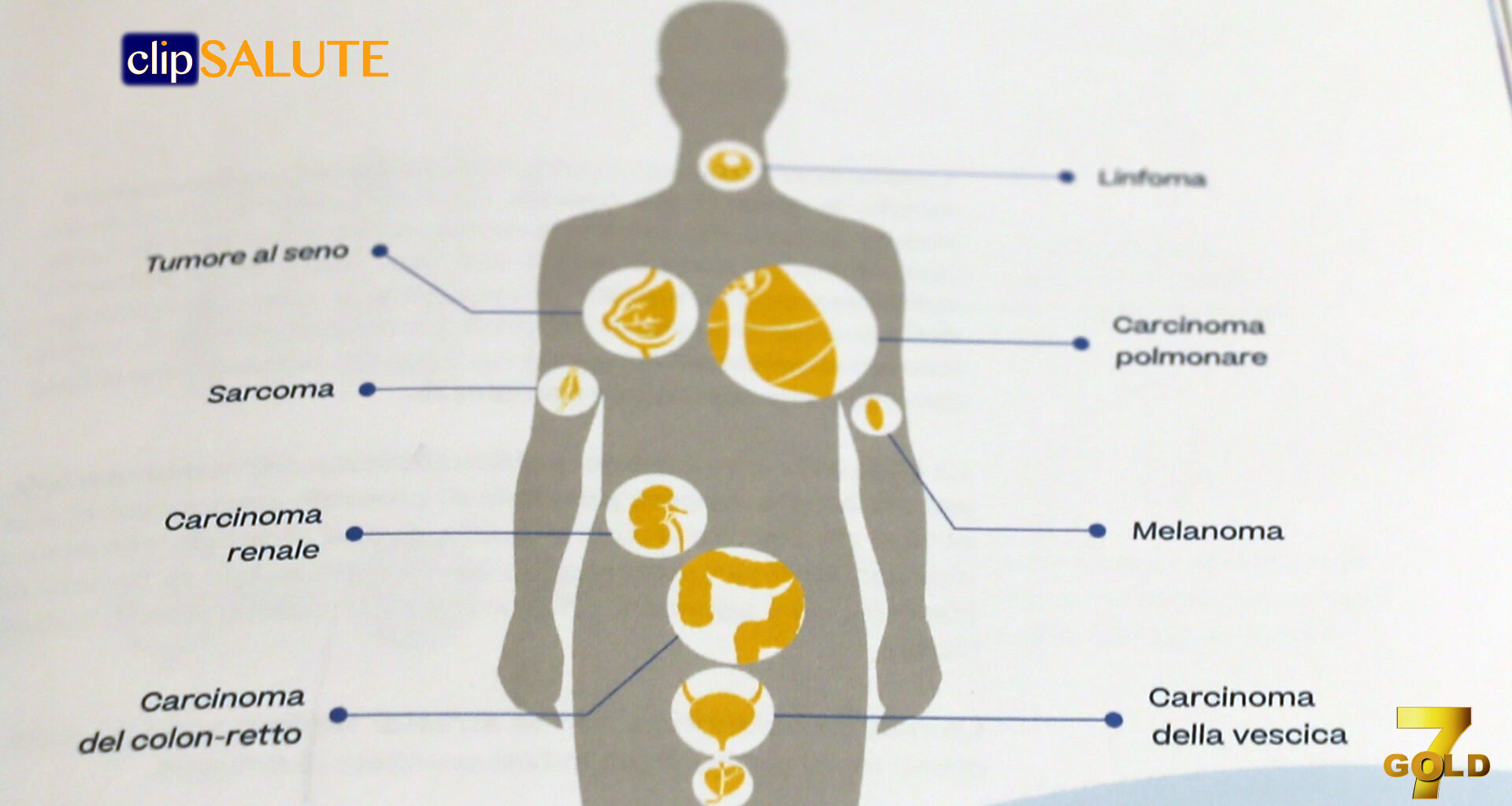
Se oggi i farmaci immunoterapici sono entrati nella pratica clinica cambiando la storia naturale di alcuni tumori tra cui il melanoma, il tumore del polmone non a piccole cellule, il carcinoma renale ed il linfoma di Hodgkin, il merito è da ricercare nella caparbietà di alcuni scienziati che in oltre 100 anni di ricerca, tra passi avanti e battute d’arresto, hanno creduto nelle potenzialità dell’immunologia per sconfiggere i tumori. “Oggi sappiamo che i tumori non sono tutti uguali e che il cancro è una malattia con una forte componente genetica dovuta ad un accumulo di mutazioni del DNA capaci di far impazzire la cellula e farla replicare all’infinito” – ha affermato Alberto Mantovani, Immunologo e Direttore scientifico di Humanitas, Docente di Humanitas University. “Proprio in virtù della sua instabilità genetica il tumore si comporta come un bersaglio mobile, capace non solo di manipolare le difese immunitarie per creare intorno a sé un microambiente ideale per crescere e proliferare, ma anche di modificarsi in risposta ai farmaci, intesi come chemioterapia e terapie mirate.”
Da qui l’importanza della scoperta dei checkpoint immunitari, che normalmente impediscono al sistema immunitario di diventare troppo aggressivo anche verso le cellule sane dell’organismo, e del loro ruolo nel togliere i freni ai nostri meccanismi di difesa per aiutare il sistema immunitario a riconoscere e distruggere le cellule tumorali.
“Nei tumori per i quali abbiamo dati sull’efficacia a lungo termine del trattamento sappiamo che circa il 40% dei pazienti trae beneficio clinico dall’immunoterapia, ma è bene considerare che si tratta solo di un punto di partenza e che la strada che si apre davanti è ancora lunga e complessa. Le sfide per noi oncologi sono di aumentare questa percentuale, rendere efficace l’arma dell’immunoterapia su nuovi tipi di tumori e allo stesso tempo comprendere con sempre maggior precisione quali sono i pazienti che possono avvantaggiarsi maggiormente da questo tipo di trattamento per avere la possibilità di selezionarli fin dall’inizio, migliorando quindi le nostre strategie di intervento terapeutico” – ha spiegato Michele Maio, Oncologo, Professore Ordinario di Oncologia Medica presso l’Università degli Studi di Siena, Direttore del Centro di Immuno-Oncologia e del reparto di Immunoterapia Oncologica del Policlinico Santa Maria alle Scotte di Siena. “È proprio su uno dei tumori considerati tra i più letali e difficili da trattare, il carcinoma polmonare, che l’immunoterapia si è dimostrata particolarmente efficace offrendo speranze concrete ad una popolazione di pazienti che fino a pochissimo tempo fa ne aveva poche, come i pazienti affetti da tumore del polmone non a piccole cellule (NSCLC), la tipologia più comune che rappresenta circa l’85% dei casi. In questi pazienti l’immunoterapia ha mostrato risultati sorprendenti consentendo un miglioramento significativo della sopravvivenza. Risultati che hanno portato anche alla recente approvazione del farmaco immunoterapico atezolizumab nel trattamento del tumore al polmone non a piccole cellule in prima linea e nel microcitoma, un’area in cui esiste ancora un altissimo unmet need”.
Nel video:
- Alberto MANTOVANI
Direttore scientifico Istituto Clinico Humanitas Milano- Silvia NOVELLO
Professore di Oncologia Medica Università di Torino- Anna Maria PORRINI
Direttore Medico di Roche in Italia